Alma-Ata bildirgesi
Temel Sağlık Hizmetleri ve Türkiye Sağlık Sistemindeki Güncel Sorunlar
17 Şubat 2025 | Prof. Dr. Zafer Öztek | Alma-Ata bildirgesi

Prof. Dr. Zafer Öztek, Maltepe Üniversitesi Tıp Fakültesi Halk Sağlığı Anabilim Dalı Başkanı. Yarım asrı geçen (56 yıl) meslek yaşamında özellikle halk sağlığı alanında ortaya koyduğu çalışmalar ve eserler ile bu alanda yetkin isimler arasındadır.

14 Şubat 2025 tarihinde Ankara Başkent Üniversitesi’nde verdiği Konferans tarihe not düşülmesi açısından büyük önem arz etmektedir.
Başkent Üniversitesi’ndeki konferansın hazırlanmasını ve açılışını alanında duayen hocalardan Prof. Dr. Ayşe Akın yaptı. Başkent Üniversitesi kurucusu Prof. Dr. Mehmet Haberal, Üniversite eski Rektörü Prof. Dr. Ali Haberal ve çok sayıda hekim ve öğrencinin katıldığı toplantı büyük ilgi görmüştür.
Temel Sağlık Hizmetleri ve Türkiye Sağlık Sistemindeki Güncel Sorunlar
1975 yılı Dünya Sağlık Raporu sonuçları
Bu Durumun Hızla İyileştirilmesi Gerekmektedir
Hedef
2000 yılında (*) herkese sağlık:
Dünyadaki herkes 2000 yılına kadar, içinde bulundukları toplumun sosyal yaşantısına etkili bir biçimde katılabilecek ve ekonomik yönden üretken olabilmesine izin verecek sağlık düzeyinde olacaktır. 2000 yılına kadar sağlık hizmetleri dünyadaki herkes için ulaşılabilir olacaktır.”
(*) Daha sonra 2020 olarak yeniden ifade edilmiştir.
TEMEL SAĞLIK HİZMETLERİNİN 4 YÖNÜ
1. Temel Sağlık Hizmetleri Görüşü
2.Örgütlenme Anahtarı Olarak Temel Sağlık Hizmetleri
3. Faaliyetler Grubu Olarak Temel Sağlık Hizmetleri (Minimal hizmet paketi / Vaz geçilemez hizmetler
4. Hizmetlerin İlk Basamağı Olarak Temel Sağlık Hizmetleri
Sağlık Hizmetleri
Tedavi Hizmetleri (1., 2. ve 3. Basamak Sağlık Hizmetleri)
Koruyucu Hizmetler
(Kişiye Yönelik Sağlık Hizmetleri: Bağışıklama, Kemoproflaksi, Erken tanı, Sağlık eğitimi, Uygun beslenme, Aile planlaması, Kişisel hijyen)
Rehabilitasyon
Alma Ata Konferansının Mimarları (1978)

Dr. Halfdan Mahler (Danimarkalı)
Dünya Sağlık Örgütü Genel Direktörü
(1973-1988 yılları arasında 15 yıl görev yaptı)

Dr. Carl Taylor (ABD’li - (26 Temmuz 1916 - 4 Şubat 2010))
1978 Alma Ata Bildirgesinin Hazırlayıcısı (Johns Hopkins Ün. Halk Sağlığı Profesörü)
Türkiye’de 1978 Alma Ata Bildirge Hedefleri Uygulanabildi mi?
Dünya Sağlık Örgütü 2008 Raporu ve Dönemin DSÖ Genel Direktörü

Dr. Margaret Chan: DSÖ Genel Direktörü (2007-2017)
2008 Dünya Sağlık Raporuna göre, beş temel ortak sorun vardır:
1-Tersine hizmet (inverse care):
En az ihtiyacı olanlar en fazla hizmeti alıyor; eşitsizlikler arttı
2-Fakirleştiren hizmet (impoverishing care):
Cepten ödemeler artıyor
3-Parçalı hizmet (fragmented and fragmenting care):
Aşırı branşlaşma; Bütüncül olmayan hizmet
4- Güvensiz hizmet (unsafe care):
Yanlış uygulamalar, yan etkiler, ölümler arttı
5- Yanlış yönlendirilmiş hizmet (misdirected care)
Tedavi ağırlıklı hizmetler; Sektörler arası işbirliği zayıf
ALMA ATA KONFERANSINDAN SONRAKİ 30 YILDA
Önemli gelişmeler sağlanmıştır; birçok hastalık kontrol altına alınmış, yaşam süresi uzamış, yaşam kalitesi yükselmiştir.
Ama,
2008 Dünya Sağlık Raporuna göre sağlık hizmetlerinde reformlar yapılmalıdır.
Raporda söz konusu reformlar dört başlıkta özetlemektedir
40 YIL SONRA (1978-2021)
İKİNCİ ULUSLARARASI TEMEL SAĞLIK HİZMETLERİ KONFERANSI ve BİLDİRİSİ:
Evrensel Sağlık Kapsayıcılığı ve Sürdürülebilir Kalkınma Hedeflerine Doğru
Astana, Kazakistan, 25-26 Ekim 2018
Hükümetler olarak, ulusal öncelik ve koşulları dikkate alarak, şunları taahhüt ederiz:
Bazı eleştiriler
Türkiye’de Alma-Ata Konferansından buyana çok önemli olumlu gelişmeler oldu.
TÜRKİYE SAĞLIK SİSTEMİNDE KİLOMETRE TAŞLARI
(Ayrıntı için Bkz: https://www.saglik100.com)
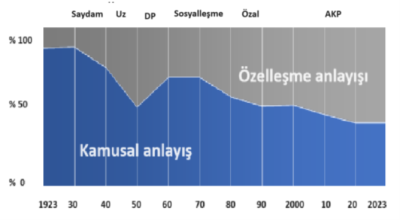
Dönemlere göre sağlık hizmetlerinde kamusal ve özelleşme anlayışı
SAĞLIK SİSTEMİNDE YÖNETSEL SORUNLAR
Plansızlık ve sık mevzuat değişikliği
Yatak doluluğunu hizmet sanan anlayış
Sağlık hizmetlerinin başarısı hastanelerin doluluğu ile değil boşluğu ile ölçülür.
Etkisiz birinci basamak
Halk aile hekimini değil hastaneleri tercih ediyor.
Hizmet basamaklarının parçalanması
Performans uygulaması
Hasta akışı / bir örnek;
Sonuç:
ÖZELLEŞTİRME KAMU-ÖZEL ORTAKLIĞI FELAKETİ
Şehir Hastaneleri Birer Kara Delik
Sağlık hizmeti ticarileşti. Sağlık harcamalarında artış
TABABET, TİCARET DEĞİLDİR.
Personel eğitimi ve istihdamı sorunları. - Ara sağlık personelinin yetersizliği
Kırsal bölgelerin ihmal edilmişliği
Meslek Birliklerinin dışlanmışlığı
Teknolojide dışa bağımlılık
Halk, sağlık hizmetlerine katılamıyor
Alma-Ata Bildirisinde, sağlık hizmetleri sunmakla kalmayıp bunun yanı sıra sağlık sorunlarının altında yatan sosyal, ekonomik ve politik nedenleri de dikkate alan kapsamlı bir sağlık stratejisinin gerekliliği ortaya konmuştur.
Sektörler arası eşgüdüm ve sorumluluk
SAĞLIK HİZMETLERİ / TIBBİ HİZMETLER
Diğer sektörler sağlık için ne yaptı?
DÜNYA SAĞLIK ÖRGÜTÜ HER SEKTÖRDE SAĞLIK PROJESİ BAŞLATMIŞTIR.
Sektörler toplum sağlığına olumsuz etkisi olabilecek kararlar almamalı, yatırımlar yapmamalıdır. Bunu sağlayan bir mekanizma oluşturulmalıdır.
Sorular
UMUT SÜRÜYOR
Günümüzden 60 yıl önceki koşullarla şimdiki koşullar eşit değil. O nedenle, 1960’lı yıllara dönerek sosyalleştirmeye yeniden başlamak akılcı olamaz.
Ama, sosyalleştirmenin benimsediği ilkeler günümüz koşullarına uyarlanarak gerçekçi ve uygulanabilir bir düzenleme yapılabilir.
Gelinen aşamada, sağlık hizmetlerinde bazı değişiklilerin yapılması gerektiğini iktidar kanadı da yüksek sesle ifade ediyor.
Kamu-özel ortaklığı modelinden vazgeçildiği ve bundan böyle şehir hastanelerin devlet bütçesiyle yapılacağı açıklandı;
İlçe sağlık müdürleri sözleşmeli özel hekim statüsündeki aile hekimlerinin sicil amirleri oldu; böylece, aile hekimlerinin giderek kamu görevlileri olabileceği izlenimi oluştu;
Aile hekimliği sisteminin “bireylere hizmet veren” uygulamasının “ailelere hizmet veren” ve bölge tabanlı bir yöne evrilmesi gerektiği konusunda tartışmalar yapılır oldu;
Şimdiye kadar ihmal edilmiş olan “aile diş hekimliği” sistemiyle ilgili Eskişehir, Karabük ve Kırşehir illerinde pilot çalışma başlatıldı.
BİZE DÜŞEN
Halk sağlığı uzmanları olarak bize düşen sorumluluk mevcut sistemi bilimsel yöntemlerle değerlendirmek, akılcı öneriler geliştirmek, gerçekleştirilmeleri için her kademede lobicilik dahil girişimler yapmaktır.
Yolumuz yağmurlu…Sel de gelebilir…Güneş de çıkabilir…
Prof. Dr. Zafer Öztek, İstanbul Maltepe Üniversitesi Tıp Fakültesi Halk Sağlığı Anabilim Dalı Başkanı, 14 Şubat 2025 (Ankara Başkent Üniversitesi Hasan Telatar Toplantı Salonunda verilen Konferans)
Prof. Dr. Zafer Öztek’in kısa özgeçmişi
 Hacettepe Üniversitesi Tıp Fakültesinden 1969 yılında mezun oldu. 1973’te Çocuk Sağlığı ve Hastalıkları Uzmanlığını, 1975 yılında Halk Sağlığı Uzmanlığını aldı. 1978 yılında Halk Sağlığı Doçenti, 1988’de Halk Sağlığı Profesörü oldu. 1980-1981 yıllarında Dünya Sağlık Örgütü’nün Cenevre’deki Genel Merkezinde çalıştı; 1982-1984 yılları arasında Sağlık Bakanlığı Temel Sağlık Hizmetleri Genel Müdürü ve Yüksek Sağlık Şûrası üyesi olarak görev yaptı; 1996-1999 yılları arasında H.Ü. Tıp Fakültesi Dekan Yardımcılığı ve bir süre Dekan Vekilliği, 2006-2012 yılları arasında H.Ü Tıp Fakültesi Halk Sağlığı Anabilim Dalı Başkanlığı ve Halk Sağlığı Enstitüsü Müdürlüğü görevlerinde bulundu. 1988-1990 yılları arasında Türk Tabipleri Birliği (TTB) Yüksek Onur Kurulu üyeliği, 1988-1992 yılları arasında TTB Halk Sağlığı Kolu Başkanlığı; Halk Sağlığı Uzmanları Derneği (HASUDER) Başkanlığı görevlerinde bulundu. 1983 yılından buyana Sağlık ve Sosyal Yardım Vakfı (SSYV) Yönetim Kurulu üyesi ve halen Yönetim Kurulu Başkanıdır. 200 dolayında makalesi ve 30 kadar kitabı vardır. 2012 yılında Hacettepe Üniversitesinden emekli olup İstanbul Maltepe Üniversitesi Tıp Fakültesinde göreve başladı. Bu Üniversitede, Sağlık Bilimleri Enstitüsü Müdürü, Hemşirelik Yüksekokulu Müdürü ve Tıp Fakültesi Dekan Vekili olarak görev yaptı. Halen aynı Fakültede Halk Sağlığı Anabilim Dalı Başkanı olarak çalışmaktadır.
Hacettepe Üniversitesi Tıp Fakültesinden 1969 yılında mezun oldu. 1973’te Çocuk Sağlığı ve Hastalıkları Uzmanlığını, 1975 yılında Halk Sağlığı Uzmanlığını aldı. 1978 yılında Halk Sağlığı Doçenti, 1988’de Halk Sağlığı Profesörü oldu. 1980-1981 yıllarında Dünya Sağlık Örgütü’nün Cenevre’deki Genel Merkezinde çalıştı; 1982-1984 yılları arasında Sağlık Bakanlığı Temel Sağlık Hizmetleri Genel Müdürü ve Yüksek Sağlık Şûrası üyesi olarak görev yaptı; 1996-1999 yılları arasında H.Ü. Tıp Fakültesi Dekan Yardımcılığı ve bir süre Dekan Vekilliği, 2006-2012 yılları arasında H.Ü Tıp Fakültesi Halk Sağlığı Anabilim Dalı Başkanlığı ve Halk Sağlığı Enstitüsü Müdürlüğü görevlerinde bulundu. 1988-1990 yılları arasında Türk Tabipleri Birliği (TTB) Yüksek Onur Kurulu üyeliği, 1988-1992 yılları arasında TTB Halk Sağlığı Kolu Başkanlığı; Halk Sağlığı Uzmanları Derneği (HASUDER) Başkanlığı görevlerinde bulundu. 1983 yılından buyana Sağlık ve Sosyal Yardım Vakfı (SSYV) Yönetim Kurulu üyesi ve halen Yönetim Kurulu Başkanıdır. 200 dolayında makalesi ve 30 kadar kitabı vardır. 2012 yılında Hacettepe Üniversitesinden emekli olup İstanbul Maltepe Üniversitesi Tıp Fakültesinde göreve başladı. Bu Üniversitede, Sağlık Bilimleri Enstitüsü Müdürü, Hemşirelik Yüksekokulu Müdürü ve Tıp Fakültesi Dekan Vekili olarak görev yaptı. Halen aynı Fakültede Halk Sağlığı Anabilim Dalı Başkanı olarak çalışmaktadır.

Bekir Metin, DSÖ Türkiye Eski Temsilcisi
Prof. Dr. Ayşe Akın, Başkent Üniversitesi Halk Sağlığı Anabilim Dalı
Prof. Dr. Zafer Öztek, Maltepe Üniversitesi Halk Sağlığı Anabilim Dalı
Sunumdan haberi hazırlayan Bekir Metin, Dünya Sağlık Haberleri Genel Yayın Yönetmeni, 17 Şubat 2025

14 Şubat 2025 tarihinde Ankara Başkent Üniversitesi’nde verdiği Konferans tarihe not düşülmesi açısından büyük önem arz etmektedir.
Başkent Üniversitesi’ndeki konferansın hazırlanmasını ve açılışını alanında duayen hocalardan Prof. Dr. Ayşe Akın yaptı. Başkent Üniversitesi kurucusu Prof. Dr. Mehmet Haberal, Üniversite eski Rektörü Prof. Dr. Ali Haberal ve çok sayıda hekim ve öğrencinin katıldığı toplantı büyük ilgi görmüştür.
Temel Sağlık Hizmetleri ve Türkiye Sağlık Sistemindeki Güncel Sorunlar
1975 yılı Dünya Sağlık Raporu sonuçları
- Dünyada sağlık düzeyi özlenenin çok altındadır
- Gelişmekte olan ülkelerle gelişmiş ülkeler arasında büyük farklılıklar vardır
- Aynı ülkenin bölgeleri arasında eşitsizlik vardır
Bu Durumun Hızla İyileştirilmesi Gerekmektedir
- 1977 “2000 yılında herkese sağlık” hedefinin kararlaştırılması (30. DSÖ Asamblesi)
- 1978 Alma Ata bildirgesi TSH kavramının formülasyonu
- 1979 “2000 yılında herkese sağlık” stratejisinin belirlenmesi (32. DSÖ Asamblesi)
Hedef
2000 yılında (*) herkese sağlık:
Dünyadaki herkes 2000 yılına kadar, içinde bulundukları toplumun sosyal yaşantısına etkili bir biçimde katılabilecek ve ekonomik yönden üretken olabilmesine izin verecek sağlık düzeyinde olacaktır. 2000 yılına kadar sağlık hizmetleri dünyadaki herkes için ulaşılabilir olacaktır.”
(*) Daha sonra 2020 olarak yeniden ifade edilmiştir.
TEMEL SAĞLIK HİZMETLERİNİN 4 YÖNÜ
- Sağlık hizmetlerinin genelini ilgilendiren görüştür.
- Sağlık hizmetlerinin örgütlenmesinde anahtardır.
- Bir faaliyetler grubudur.
- Sağlık hizmetlerinin ilk basamağıdır.
1. Temel Sağlık Hizmetleri Görüşü
- Sosyal eşitlik: Sağlık hizmetleri bir haktır ve herkese hakkaniyet içinde verilmelidir
- Özsorumluluk: Herkes kendi sağlığından sorumludur. Bu bilince erişinceye kadar toplum eğitilmelidir
- Sağlık hizmetlerinin boyutu: Sağlık hizmetleri, yalnızca sağlık sektörü tarafından verilemeyecek kadar geniş kapsamlıdır. İnsanın mutluluğu ve daha iyi yaşaması için yapılan her şey, onun sağlığı için demektir
- Uluslararası dayanışma: Sağlık evrenseldir. Bir ülkedeki sağlık durumu diğerlerini de ilgilendirir. Ülkeler birbirlerini desteklemelidir.
2.Örgütlenme Anahtarı Olarak Temel Sağlık Hizmetleri
- Toplum içinde örgütlenme (insan varsa, hizmet olacak)
- Sürekli hizmet (7 / 24)
- Ekip hizmeti (hekim dışı personele önem)
- Entegre sağlık hizmeti (koruma ve tedavi)
- Kademeli sevk sistemi (basamaklı sistem)
- Risk yaklaşımı (herkese biraz, ihtiyacı olana daha fazla)
- Toplumun katılımı (fikren katılım)
- Yerel koşullara uygun teknoloji
- Sektörler arası işbirliği
- Hizmet araştırmaları (kanıta dayalı karar)
- Gereksiz ilaç tüketiminin önlenmesi
- Denetim/ Sürekli eğitim
- Personeli özendirme
3. Faaliyetler Grubu Olarak Temel Sağlık Hizmetleri (Minimal hizmet paketi / Vaz geçilemez hizmetler
- Halkın sağlık eğitimi
- Beslenme durumunun geliştirilmesi
- Temiz su sağlama ve sanitasyon
- Ana-çocuk sağlığı ve aile planlaması
- Başlıca hastalıklara karşı bağışıklama
- Sık görülen hastalıkların uygun tedavisi
- Endemik hastalıkların kontrolü
- Temel ilaçların sağlanması
4. Hizmetlerin İlk Basamağı Olarak Temel Sağlık Hizmetleri
Sağlık Hizmetleri
Tedavi Hizmetleri (1., 2. ve 3. Basamak Sağlık Hizmetleri)
Koruyucu Hizmetler
(Kişiye Yönelik Sağlık Hizmetleri: Bağışıklama, Kemoproflaksi, Erken tanı, Sağlık eğitimi, Uygun beslenme, Aile planlaması, Kişisel hijyen)
Rehabilitasyon
Alma Ata Konferansının Mimarları (1978)

Dr. Halfdan Mahler (Danimarkalı)
Dünya Sağlık Örgütü Genel Direktörü
(1973-1988 yılları arasında 15 yıl görev yaptı)

Dr. Carl Taylor (ABD’li - (26 Temmuz 1916 - 4 Şubat 2010))
1978 Alma Ata Bildirgesinin Hazırlayıcısı (Johns Hopkins Ün. Halk Sağlığı Profesörü)
Türkiye’de 1978 Alma Ata Bildirge Hedefleri Uygulanabildi mi?
- Temel Sağlık Hizmetleri Bildirisinde yer alan ilkeler uygulanabildi mi?
- TSH ile amaçlanan hedeflere erişilebildi mi?
- TSH anlayışı geleneksel sağlık hizmetlerinin önüne geçebildi mi?
- Ne yazık ki bu soruların hepsine gönül rahatlığı ile evet yanıtı verilemez.
- Bu soruların yanıtları Alma-Ata Bildirgesinden 30 yıl sonra 2008 Dünya Sağlık Raporunda yer almıştır.
Dünya Sağlık Örgütü 2008 Raporu ve Dönemin DSÖ Genel Direktörü

Dr. Margaret Chan: DSÖ Genel Direktörü (2007-2017)
2008 Dünya Sağlık Raporuna göre, beş temel ortak sorun vardır:
1-Tersine hizmet (inverse care):
En az ihtiyacı olanlar en fazla hizmeti alıyor; eşitsizlikler arttı
2-Fakirleştiren hizmet (impoverishing care):
Cepten ödemeler artıyor
3-Parçalı hizmet (fragmented and fragmenting care):
Aşırı branşlaşma; Bütüncül olmayan hizmet
4- Güvensiz hizmet (unsafe care):
Yanlış uygulamalar, yan etkiler, ölümler arttı
5- Yanlış yönlendirilmiş hizmet (misdirected care)
Tedavi ağırlıklı hizmetler; Sektörler arası işbirliği zayıf
ALMA ATA KONFERANSINDAN SONRAKİ 30 YILDA
Önemli gelişmeler sağlanmıştır; birçok hastalık kontrol altına alınmış, yaşam süresi uzamış, yaşam kalitesi yükselmiştir.
Ama,
- Sağlık hizmetlerinde arzu edilen düzeye erişildiği ve insanların durumdan memnun olduğu söylenemez.
- Sağlıkla ilgili yeni tehditler ortaya çıkmıştır.
- Değişen koşullara uygun yeni yaklaşımlara ve reformlara ihtiyaç vardır.
2008 Dünya Sağlık Raporuna göre sağlık hizmetlerinde reformlar yapılmalıdır.
Raporda söz konusu reformlar dört başlıkta özetlemektedir
- Herkesi kapsayan, hakça ve sosyal adaleti gözeten sağlık güvencesi (universal coverage reforms)
- Yeni ihtiyaçları ve beklentileri karşılayan hizmet sunum reformları (service delivery reforms)
- Bütün sektörlerin sağlıkla ilgili sorumluluklarını dikkate alan ve sektörler arası iş-birliğini sağlayıcı kamu düzeni reformları (public policy reforms)
- Katı merkeziyetçi yönetim yerine katılımcı, tartışmaya dayalı liderlik reformları (leadership reforms)
40 YIL SONRA (1978-2021)
İKİNCİ ULUSLARARASI TEMEL SAĞLIK HİZMETLERİ KONFERANSI ve BİLDİRİSİ:
Evrensel Sağlık Kapsayıcılığı ve Sürdürülebilir Kalkınma Hedeflerine Doğru
Astana, Kazakistan, 25-26 Ekim 2018
Hükümetler olarak, ulusal öncelik ve koşulları dikkate alarak, şunları taahhüt ederiz:
- İnsan merkezli bir sağlık sistemi
- Sağlıkta eşitlik ve sağlık güvencesi
- Maliyet yarar ve maliyet etkililik
- Tedavi hizmetlerine gereğinden fazla ağırlık verilmeyen bir sistem
- Hastalıklara özgü programlardan kaçınma
- İleri derecede uzmanlaşmış hizmetlerden kaçınma
- Sektörler arası işbirliği
- Toplumun sağlıkla ilgili her türlü karar alma mekanizmasına katılması
- Yeterli parasal kaynağı ayırma
- Koşullara uygun geniş kapsamlı bir hizmet paketi
- Özel sektörün büyümesinin kontrol edilmesi
- Ticarileşmeden uzak durma
- Bütüncül hizmet, hizmetlerin parçalanmasını önleme
- Maliyetlerin artmasını tersine döndürme
- Aşırı ilaç kullanımı tersine döndürülme
- İlaç ve teknolojiye erişimi ve akılcı kullanımını sağlama
- Disiplinler arası bir ekip çalışması
- Uygun becerilerle donatılmış ehil sağlık insan gücü
- Sağlık bilgi sistemi kurma
- Araştırma ve bilgi yönetimi konusunda uygun kaynaklar geliştirme
Bazı eleştiriler
- “Geleneksel ve tamamlayıcı tıp” destekleniyor
- “Akılcı ilaç kullanımı” var, “akılcı araç gereç kullanımı” da olmalıydı
- Ruhsatsız kişilerin (informal carers; co-producers) yetkilendirilmesi öneriliyor (Geleneksel tıp)
- “Minimal bakım” yer almıyor
Türkiye’de Alma-Ata Konferansından buyana çok önemli olumlu gelişmeler oldu.
- Türkiye Temel Sağlık Hizmetleri (TSH) kavramıyla tanıştı;
- Başlangıçta sağlık hizmetlerinin örgütlenmesinde ve sunumunda ciddi iyileşmeler oldu;
- Sağlık hizmetlerinin sosyalleştirilmesi modelinde gerçek bir birinci basamak sistemi uygulandı;
- Bağışıklama, bulaşıcı hastalıkların kontrolü, AÇS ve aile planlaması gibi hizmetlerde başarı sağlandı.
- Ancak, giderek TSH anlayışından uzaklaşıldı;
- Sağlık hizmetlerinin örgütlenmesinde ve yönetiminde ciddi sorunlar ortaya çıktı.
TÜRKİYE SAĞLIK SİSTEMİNDE KİLOMETRE TAŞLARI
- 1920: Sıhhat ve İçtimai Muavenet Vekaleti kuruldu
- 1924: Numune hastaneleri (Ankara, Diyarbakır, Erzurum, İstanbul ve Sivas’ta) açıldı
- 1925: Sıtma, Frengi, Lepra, Trahom örgütleri kuruldu-
- 1927: Verem Savaş Dernekleri; BCG aşı uygulaması
- 1928: Hıfzıssıhha Müessesesi (Hıfzıssıhha Enstitüsü ve Mektebi) kuruldu
- 1928: Tababet ve Şuabatı Sanatlarının Tarz-I İcrasına Dair Kanın
- 1930: Umumi Hıfzıssıhha Kanunu
- 1934: Yurt dışına Çiçek aşısı yardımı yapıldı
- 1940: Köy Enstitüleri kurulmaya başlandı
- 1945: İşçi Sigortalar Kurumu; Ankara Tıp Fakültesi açıldı
- 1946: Behçet Uz planı (1. On yıllık sağlık planı)
- 1947: Mısır ve Suriye’ye kolera aşısı gönderildi-Dünya Sağlık Örgütüne üye olundu
- 1950 –1960: Hastanecilik furyası; Kurumlar hastane açtı (DDY, PTT, MEB, polis, SSK vb) Uzmanlaşma hızlandı;
- 1953: Türk Tabipleri Birliği (TTB) kuruldu
- 1954: Köy Enstitüleri kapatıldı
- 1955: Ege Üniversitesi Hemşirelik Yüksek Okulu
- 1958: Halk Sağlığı Uzmanlığı
- 1961: Sağlık Hizmetlerinin Sosyalleştirilmesi Hakkında Kanun
- 1963: Sosyalleştirme uygulaması Muş ilinde başladı-Hacettepe Tıp ve Sağlık Bilimleri Fakültesi açıldı
- 1965: Antinatalist politikaya geçildi
- 1975: Organ nakli/ Hacettepe Üniversitesi / Dr. Mehmet Haberal
- 1979: “Organ ve Doku Alınması, Saklanması, Aşılanması ve Nakli Hakkında Kanun”
- 1981: YÖK kuruldu
- 1982: Yeni bir Anayasa kabul edildi
- 1983: Sosyalleştirme bütün ülkeye yayınlaştırıldı
- 1990: Dünya Bankası ile Sağlık Projesi ikraz anlaşması imzalandı.
- 1996: Tütünle mücadele yasası
- 1998: Türkiye’de son polio vakası
- 2004: “Aile Hekimliği Pilot Uygulaması Hakkında Kanun
- 2005: Aile Hekimliği sistemi Düzce ilinde başladı
- 2006: Sosyal Güvenlik Kurulu (SGK) kuruldu
- 2010: Şehir hastaneleri kurulmaya başlandı
- 2011: Hıfzıssıhha Enstitüsü kapatıldı
- 2013: Hasta sevk sistemi sona erdi (Hekim seçme özgürlüğü)
- 2015: Aşı reddi konusunda mahkeme kararı; e-nabız sistemi
- 2021: İstanbul Sözleşmesinden çekildik
- 2022: Aile diş hekimliği pilot uygulaması başladı
(Ayrıntı için Bkz: https://www.saglik100.com)
Dönemlere göre sağlık hizmetlerinde kamusal ve özelleşme anlayışı

SAĞLIK SİSTEMİNDE YÖNETSEL SORUNLAR
Plansızlık ve sık mevzuat değişikliği
- Göç yolda düzülür anlayışı
- Yönetmelik ağırlıklı mevzuat
- Sık yönetmelik değişiklikleri
Yatak doluluğunu hizmet sanan anlayış
- Sağlık hizmetlerinin temel amacı insanları hasta yapmamaktır.
- Oysa günümüzde şehir hastanelerine yatak doluluk garantisi verilerek, adeta, insanların hastalanması ve hastane yataklarını doldurmaları isteniyor.
Sağlık hizmetlerinin başarısı hastanelerin doluluğu ile değil boşluğu ile ölçülür.
Etkisiz birinci basamak
- Aile bütünlüğü dikkate alınmamıştır
- Aile hekimleri aileden sorumlu değil
- Aile bireylerinin her biri farklı aile hekimlerine kayıtlı olabilir
- Nüfus tabanlı değil bireysel tabanlı hizmet verirler
- Aile hekimi özel statüde, ama ekip arkadaşı hemşire devlet memurudur
- Tıbbi donanımları yetersizdir.
- Birinci basamakta çalışması gereken «uzman aile hekimleri» hastanelerde çalıştırılıyor
Halk aile hekimini değil hastaneleri tercih ediyor.
Hizmet basamaklarının parçalanması
- 2013 yılında «hekim seçme serbestliği» kararlaştırıldı
- Böylece hasta sevki (triyaj; filtre sistemi; kademeli model) kaldırıldı.
- Artık, Türkiye’de basamaklı hizmet modelinin varlığından söz edilemez
Performans uygulaması
Hasta akışı / bir örnek;
- Başı ağrıyan kişi kendi hastalığına bir ön tanı koyuyor: BENDE BEYİN TÜMÖRÜ VAR
- Hangi hekime başvurması gerektiğine karar veriyor: BEYİN CERRAHI / Profesör olmalı
- Beyin cerrahı muayene ediyor. Tanı: HİPERTANSİYON
- Ama beyin tümörü açısından tetkikleri de yapıyor / Neden?
- SAVUNMA TIBBI / Ya gelecekte beyin tümörü ortaya çıkarsa benim durumum ne olur? Olası bir malpraktis suçlamasına karşı kanıt toplama
- Performans kazancı için fırsatı değerlendirme
Sonuç:
- Uzman hekimler gereksiz yere meşgul ediliyor
- Uzmana ihtiyacı olan hastalara haksızlık yapılıyor
- Muayene süreleri kısalıyor
- Hekim kesin tanı yapacak zamanı bulamıyor
- Olası tanılar üzerinden tedavi yapılıyor (polifarmasi)
- Gereksiz tetkikler ve girişimler artıyor
- Sağlık harcamaları artıyor
- Cepten harcamalar artıyor
ÖZELLEŞTİRME KAMU-ÖZEL ORTAKLIĞI FELAKETİ
- Şehir hastaneleri sağlık hizmetlerinin ticarileşmesinin somut delilidir
- Yönetimi güç büyük hastaneler kuruldu
- Kent içine dağılmış küçük ve orta boy hastaneler kapatıldı
- Hastanelere verilen yatak doluluğu garantisi sağlanamıyor
- Şirket devlete kira ödemiyor, Devlet şirkete kira ödüyor
Şehir Hastaneleri Birer Kara Delik
- Şirketlerin işletmeye açtığı 13 şehir hastanesine (17.842 yatak) 2019 –2022 yılları arasında kira ve hizmet adı altında 54, 5 milyar TL ödendi.
- Aynı harcamayla devlet hastaneleri yapılmış olsaydı aynı büyüklükte tam 57 hastanemiz olacaktı.
- Yani, 4 yılda 44 hastaneyi kaybettik.
- 25 yılın sonunda bu kayıp 275 hastaneye ulaşacak.
Sağlık hizmeti ticarileşti. Sağlık harcamalarında artış
- Günümüzde bütün sağlık kuruluşları birbirinin ticari rakibidir
- Başhekimlerin birincil kaygısı hastanesinin gelirini arttırmaktır
- Özel hastaneler hekim sözleşmelerine gelir kotası koymaktadır
- SGK sağlığı değil hastalığı finanse etmektedir
- Sağlık kuruluşları reklam yapabilmektedir: “Ona Gitme Bana Gel”
TABABET, TİCARET DEĞİLDİR.
- Tababette rekabet ve reklam yasaktır.
- Tabela 40 x 60 cm / İki renk / Prof. –Doç. yazılamaz
- Gazete reklamı verilemez
- Fiyatlarda damping yapılamaz
Personel eğitimi ve istihdamı sorunları. - Ara sağlık personelinin yetersizliği
- Uygun insan gücü planlaması yapılmıyor
- Bazı dallarda aşırı mezun veriliyor (eczacılık gibi)
- Hemşire sayısı ise olması gerekenin üçte biri kadar
- Tıp eğitiminin niteliğindeki düşme
- Hekimlere zorunlu hizmet (oysa, çağdaş anlayış özendirerek hizmet sağlamaktır)
- Beyin göçü
Kırsal bölgelerin ihmal edilmişliği
- Kırsal bölgelere hizmet götürülmesinde sorunlar var; Aile hekimlerinin kırsal ziyaretleri aksıyor; Sağlık evleri işlevsiz.
- Hekime dayalı sistem daha da ağırlaştı; Ebeler ve hemşireler enjeksiyon bile yapamıyor.
Meslek Birliklerinin dışlanmışlığı
- Sağlık Bakanlığı ile meslek kuruluşları arasında soğukluk var
- Meslek Birlikleri görüşlerini uygulamaya yansıtamıyor
- Bazı mesleklerin birlikleri yok (Hemşireler Birliği gibi)
Teknolojide dışa bağımlılık
- Aşı üretimi yapılmıyor
- İlaç, aşı ve tıbbi araç-gereç ithalata dayalı
- İlaçta patent sorunu / AB mevzuatına aykırı uygulamalar
- Verimsiz araç-gereç parkı; İhtiyaçtan fazla MR, tomografi vb. cihaz var
Halk, sağlık hizmetlerine katılamıyor
- Sağlık hizmetlerinin örgütlenmesinde temel ilke:
- Hizmetin var olması yetmez
- Hizmetin halkın arzularını karşılaması gerekir ki
- Halk hizmeti kullansın
- Bunu sağlamanın yolu halkın hizmetin planlanmasına fikren katılması ve sunulan hizmet hakkında görüş belirtmesidir.
- Halkın katılımı için var olan «sağlık ocağı sağlık kurulları» modeli kaldırıldı
Alma-Ata Bildirisinde, sağlık hizmetleri sunmakla kalmayıp bunun yanı sıra sağlık sorunlarının altında yatan sosyal, ekonomik ve politik nedenleri de dikkate alan kapsamlı bir sağlık stratejisinin gerekliliği ortaya konmuştur.
- Toplum sağlığının geliştirilmesinde sağlık hizmetlerin payı % 15 –20 dolayındadır.
- Büyük pay, sosyal ve ekonomik kalkınmaya aittir.
Sektörler arası eşgüdüm ve sorumluluk
- Her sektörün toplum sağlığı ile ilgili doğrudan ya da dolaylı sorumluluğu vardır
- Sektörler bu sorumluluklarını tam olarak yerine getirmiyor; onları denetleyen uygun bir mekanizma yok.
SAĞLIK HİZMETLERİ / TIBBİ HİZMETLER
- Tıbbi Hizmetler (Eczane, Hastane, Laboratuvar, Aile hekimi, Dispanser)
- Yönetim ve finans
- Sanayi (İlaç, Aşı, Tıbbi malzeme, vb.)
- Sosyal hizmetler
- Eğitim
- Çevre
- Gıda
- Nüfusbilim
- STK
- Turizm
- Enerji
- Madencilik
- Hayvancılık
- Belediye
- Tarım
Diğer sektörler sağlık için ne yaptı?
- Nehirleri kirlettik (Ergene Nehri)
- Denizleri kirlettik (Müsülaj vb.)
- Bacalara filtre takmadık (Yatağan termik santrali)
- Havayı kirlettik (Afşin–Elbistan termik santrali)
- Çimento fabrikaları kent içinde kaldı (Şehir merkezinin 5 km dışında olmalı)
- Verimli toprakları betonlaştırdık (Urfa, Kocaeli vb.)
- Betonlaştırdık, seller oldu
- Dere yataklarına yerleştik, sel aldı / Dereli Giresun
- Dayanıksız evler yaptık, yıkıldı (1999 Marmara ve 6 Şubat 2023 depremleri vb.)
- Altın aramak için doğayı tahrip ettik / Kaz Dağları
- Arıtma tesisi yapmadık, müsülaj oluştu
- Yeşili yok ettik – Hem de son 30 yılda
- Çöp yığınları oluşturduk
- Yanlış suladık, toprak tuzlandı
- Kumullar genişledi (Çölleşme arttı)
- Burdur Gölü yok oldu
- Akşehir Gölü yok oldu
- Seyfe Gölü yok oluyor
- Can güvenliğini hiçe saydık (Bolu Kartalkaya otel yangını)
- Genetiği değiştirilmiş gıdaları hesapsızca ektik
- Nükleer santraller yapıyoruz, kazalardan korkuyoruz
- Sağlık bilgisi dersi artık zorunlu değil
- Gökyüzünü aydınlatıyoruz (İstanbul’un gece aydınlatılması vb.)
- ÇED raporlarına güvenemiyoruz
DÜNYA SAĞLIK ÖRGÜTÜ HER SEKTÖRDE SAĞLIK PROJESİ BAŞLATMIŞTIR.
Sektörler toplum sağlığına olumsuz etkisi olabilecek kararlar almamalı, yatırımlar yapmamalıdır. Bunu sağlayan bir mekanizma oluşturulmalıdır.
Sorular
- Birinci basamak nasıl olmalı?
- Birinci ikinci üçüncü basamak ilişkileri nasıl olmalı?
- Performans sistemi devam etmeli mi?
- Şehir hastaneleri ne olacak?
- Yerel teknoloji nasıl güçlendirilecek?
- Tıp eğitimi ve diğerleri nasıl iyileştirilecek?
- «Her sektörde sağlık» yaklaşımı nasıl sağlanacak?
- Halkın katılımı nasıl sağlanacak?
- Meslek kuruluşları hizmetlere nasıl entegre edilecek?
- Sağlık hizmetleri nasıl finanse edilecek?
UMUT SÜRÜYOR
Günümüzden 60 yıl önceki koşullarla şimdiki koşullar eşit değil. O nedenle, 1960’lı yıllara dönerek sosyalleştirmeye yeniden başlamak akılcı olamaz.
Ama, sosyalleştirmenin benimsediği ilkeler günümüz koşullarına uyarlanarak gerçekçi ve uygulanabilir bir düzenleme yapılabilir.
Gelinen aşamada, sağlık hizmetlerinde bazı değişiklilerin yapılması gerektiğini iktidar kanadı da yüksek sesle ifade ediyor.
Kamu-özel ortaklığı modelinden vazgeçildiği ve bundan böyle şehir hastanelerin devlet bütçesiyle yapılacağı açıklandı;
İlçe sağlık müdürleri sözleşmeli özel hekim statüsündeki aile hekimlerinin sicil amirleri oldu; böylece, aile hekimlerinin giderek kamu görevlileri olabileceği izlenimi oluştu;
Aile hekimliği sisteminin “bireylere hizmet veren” uygulamasının “ailelere hizmet veren” ve bölge tabanlı bir yöne evrilmesi gerektiği konusunda tartışmalar yapılır oldu;
Şimdiye kadar ihmal edilmiş olan “aile diş hekimliği” sistemiyle ilgili Eskişehir, Karabük ve Kırşehir illerinde pilot çalışma başlatıldı.
BİZE DÜŞEN
Halk sağlığı uzmanları olarak bize düşen sorumluluk mevcut sistemi bilimsel yöntemlerle değerlendirmek, akılcı öneriler geliştirmek, gerçekleştirilmeleri için her kademede lobicilik dahil girişimler yapmaktır.
Yolumuz yağmurlu…Sel de gelebilir…Güneş de çıkabilir…
Prof. Dr. Zafer Öztek, İstanbul Maltepe Üniversitesi Tıp Fakültesi Halk Sağlığı Anabilim Dalı Başkanı, 14 Şubat 2025 (Ankara Başkent Üniversitesi Hasan Telatar Toplantı Salonunda verilen Konferans)
Prof. Dr. Zafer Öztek’in kısa özgeçmişi
 Hacettepe Üniversitesi Tıp Fakültesinden 1969 yılında mezun oldu. 1973’te Çocuk Sağlığı ve Hastalıkları Uzmanlığını, 1975 yılında Halk Sağlığı Uzmanlığını aldı. 1978 yılında Halk Sağlığı Doçenti, 1988’de Halk Sağlığı Profesörü oldu. 1980-1981 yıllarında Dünya Sağlık Örgütü’nün Cenevre’deki Genel Merkezinde çalıştı; 1982-1984 yılları arasında Sağlık Bakanlığı Temel Sağlık Hizmetleri Genel Müdürü ve Yüksek Sağlık Şûrası üyesi olarak görev yaptı; 1996-1999 yılları arasında H.Ü. Tıp Fakültesi Dekan Yardımcılığı ve bir süre Dekan Vekilliği, 2006-2012 yılları arasında H.Ü Tıp Fakültesi Halk Sağlığı Anabilim Dalı Başkanlığı ve Halk Sağlığı Enstitüsü Müdürlüğü görevlerinde bulundu. 1988-1990 yılları arasında Türk Tabipleri Birliği (TTB) Yüksek Onur Kurulu üyeliği, 1988-1992 yılları arasında TTB Halk Sağlığı Kolu Başkanlığı; Halk Sağlığı Uzmanları Derneği (HASUDER) Başkanlığı görevlerinde bulundu. 1983 yılından buyana Sağlık ve Sosyal Yardım Vakfı (SSYV) Yönetim Kurulu üyesi ve halen Yönetim Kurulu Başkanıdır. 200 dolayında makalesi ve 30 kadar kitabı vardır. 2012 yılında Hacettepe Üniversitesinden emekli olup İstanbul Maltepe Üniversitesi Tıp Fakültesinde göreve başladı. Bu Üniversitede, Sağlık Bilimleri Enstitüsü Müdürü, Hemşirelik Yüksekokulu Müdürü ve Tıp Fakültesi Dekan Vekili olarak görev yaptı. Halen aynı Fakültede Halk Sağlığı Anabilim Dalı Başkanı olarak çalışmaktadır.
Hacettepe Üniversitesi Tıp Fakültesinden 1969 yılında mezun oldu. 1973’te Çocuk Sağlığı ve Hastalıkları Uzmanlığını, 1975 yılında Halk Sağlığı Uzmanlığını aldı. 1978 yılında Halk Sağlığı Doçenti, 1988’de Halk Sağlığı Profesörü oldu. 1980-1981 yıllarında Dünya Sağlık Örgütü’nün Cenevre’deki Genel Merkezinde çalıştı; 1982-1984 yılları arasında Sağlık Bakanlığı Temel Sağlık Hizmetleri Genel Müdürü ve Yüksek Sağlık Şûrası üyesi olarak görev yaptı; 1996-1999 yılları arasında H.Ü. Tıp Fakültesi Dekan Yardımcılığı ve bir süre Dekan Vekilliği, 2006-2012 yılları arasında H.Ü Tıp Fakültesi Halk Sağlığı Anabilim Dalı Başkanlığı ve Halk Sağlığı Enstitüsü Müdürlüğü görevlerinde bulundu. 1988-1990 yılları arasında Türk Tabipleri Birliği (TTB) Yüksek Onur Kurulu üyeliği, 1988-1992 yılları arasında TTB Halk Sağlığı Kolu Başkanlığı; Halk Sağlığı Uzmanları Derneği (HASUDER) Başkanlığı görevlerinde bulundu. 1983 yılından buyana Sağlık ve Sosyal Yardım Vakfı (SSYV) Yönetim Kurulu üyesi ve halen Yönetim Kurulu Başkanıdır. 200 dolayında makalesi ve 30 kadar kitabı vardır. 2012 yılında Hacettepe Üniversitesinden emekli olup İstanbul Maltepe Üniversitesi Tıp Fakültesinde göreve başladı. Bu Üniversitede, Sağlık Bilimleri Enstitüsü Müdürü, Hemşirelik Yüksekokulu Müdürü ve Tıp Fakültesi Dekan Vekili olarak görev yaptı. Halen aynı Fakültede Halk Sağlığı Anabilim Dalı Başkanı olarak çalışmaktadır.
Bekir Metin, DSÖ Türkiye Eski Temsilcisi
Prof. Dr. Ayşe Akın, Başkent Üniversitesi Halk Sağlığı Anabilim Dalı
Prof. Dr. Zafer Öztek, Maltepe Üniversitesi Halk Sağlığı Anabilim Dalı
Sunumdan haberi hazırlayan Bekir Metin, Dünya Sağlık Haberleri Genel Yayın Yönetmeni, 17 Şubat 2025